尿中に赤血球が混じるのは、主に腎臓や尿管、膀胱、および尿の通り道(尿路・尿道)に何らかの異常が起きている場合です。疲労などからくる一過性で害の無い尿潜血もありますが、尿潜血を指摘されたら必ず専門医を受診し、原因を明らかにすることが重要です。
腎臓内科
Medical
Medical

以下のような症状、疾患でお困りの方相談・診察・治療させていただきます。 腎臓に関わる病気を内科的に診断・治療する診療科です。血尿やたんぱく尿が続く方、腎機能が低下した方を対象に診療いたします。当院では、健診などで尿の異常を指摘された(尿潜血、たんぱく尿など)方をはじめ、慢性腎臓病(CKD)、腎不全、糖尿病性腎症、高血圧性腎硬化症、糸球体腎炎、ネフローゼ症候群、多発性嚢胞腎などの診療を行います。
尿中に赤血球が混じるのは、主に腎臓や尿管、膀胱、および尿の通り道(尿路・尿道)に何らかの異常が起きている場合です。疲労などからくる一過性で害の無い尿潜血もありますが、尿潜血を指摘されたら必ず専門医を受診し、原因を明らかにすることが重要です。
病的な蛋白尿は、急性腎炎や慢性腎炎などの腎臓に限局した病気と、糖尿病、膠原病(こうげんびょう)、高血圧など、全身の病気の一部として腎臓に障害が起きる場合があります。原因によって治療法が異なりますので、正確な診断が必要になります。
慢性腎臓病とは、慢性に経過するすべての腎臓病を指します。1,330万人(20歳以上の成人の8人に1人)もの患者がいると言われ、新たな国民病とも見られています。生活習慣病(高血圧、糖尿病など)や、メタボリックシンドロームとの関連性も強く、誰もがかかる可能性のある病気です。腎臓は体を正常な状態に保つ重要な役割を担っているため、慢性腎臓病によって腎機能が低下し続けると、心臓病や脳卒中、透析導入など様々なリスクが生じてきます。
糖尿病の合併症の一つで、尿をつくる腎臓の糸球体という部分の毛細血管が悪くなり、だんだんと尿がつくれなくなる疾患です。やがては「人工透析」と言って、機械で血液の不要な成分を濾過し、機械で尿をつくらなければならなくなったりします。現在、人工透析になる原因の1位が、この糖尿病性腎症です。
高血圧性腎硬化症とは、高血圧を原因とする腎障害です。高血圧が長い期間にわたって続くと、腎臓の血管に動脈硬化が生じてきます。この動脈硬化のために血管の内腔が狭くなり、腎臓を流れる血液量が減少してしまうので、腎臓は萎縮して硬くなり、その機能も低下をきたします。これが高血圧性腎硬化症です。現在、日本の透析導入原因の第3位となっており、患者さんの高齢化などにより増加する傾向がみられます。治療の中心は、血圧コントロールであり、生活習慣の改善や適切な降圧薬による治療が必要です。定期的に血液・尿検査による腎機能評価を行うことも、病状を進行させないために重要です。
腎臓の濾過装置である糸球体に炎症が生じることによって、たんぱく尿や血尿が出る疾患を総称して糸球体腎炎と言い、急性糸球体腎炎と慢性糸球体腎炎の2種類があります。
急性糸球体腎炎は、咽頭炎や扁桃炎などの感染症(主にA群β溶連菌によるもの)の1~3週間後に血尿・たんぱく尿、尿量減少、むくみ、高血圧で発症する一過性の急性腎炎症候群です。小児や若年者に多い疾患ですが、成人や高齢者にもみられます。治療としては、安静、保温のほか、水、塩分、たんぱく質の摂取制限が行われます。溶連菌感染に対する抗生物質の投与、降圧薬と利尿薬が使用されることもあります。ほとんどのケースで、後遺症も無く治癒します。
慢性糸球体腎炎(慢性腎炎)は、たんぱく尿や血尿が長期間(1年以上)持続するものを言います。原因としては、免疫反応の異常によるものが多いと考えられています。症状としては、たんぱく尿、血尿、高血圧、めまい、肩こり、むくみ、頭痛、倦怠感などが現れます。治療の基本は、降圧薬や抗血小板薬などによる薬物療法と食事療養(塩分制限・たんぱく制限など)です。大量のたんぱく尿が出るタイプでは副腎皮質ステロイド、免疫抑制薬が必要となる場合もあります。
腎臓病のなかで、大量のたんぱく尿が出るタイプをネフローゼ症候群と言います。尿の泡立ちが見られ、血液中のたんぱくが減り、その結果、むくみ、体重増加、だるさなどが起こります。ネフローゼ症候群の診断にあたっては、一般に腎生検を含めた詳細な検査が行われます。たんぱく尿以外の主な症状としては、低たんぱく(アルブミン)血症、高コレステロール血症、むくみのほか、泡状の尿や食欲不振、倦怠感、腹痛、水溶性の下痢症状などが出ることもあります。大量のたんぱく尿が長期間続くと腎機能が悪化するため、長期間にわたって尿たんぱくを減らす治療を継続する必要があります。
多発性嚢胞腎とは、腎臓に嚢胞(水が溜まった袋)が数多くできて、腎機能が徐々に低下していく遺伝性疾患です。日本における患者数は、約30,000人と推定されています。この病気の症状は多くの場合、成人になってから出現します。原因は、遺伝子の異常が原因で、両親いずれかからの遺伝により、発病します。症状は、初期のうちは無症状ですが、次第に嚢胞が増えて腎臓全体が大きくなり、お腹が張ってきます。すると腎機能が悪くなり、食欲低下、疲れやすい、だるい、息切れなどの症状が現れてきます。また肝臓にも嚢胞ができ、高血圧を合併することも少なくなく、脳出血を起こす頻度も高くなります。腎機能は少しずつ低下して、やがては腎不全となり、透析療法が必要となります。60歳頃までに約半数の患者さんが腎不全になると言われます。治療法は、V2受容体拮抗薬という薬で腎蔵の嚢胞が大きくなることを防ぎ、腎機能の悪化を防ぎます。ただ、この効果は多発性嚢胞腎の一部の患者さんについてしか明らかではありません。
腎不全とは腎機能が低下して、正常に働かなくなった状態です。
腎不全には急性腎不全と慢性腎不全があります。急性腎不全は、何らかの原因によって腎機能が急速に低下し、老廃物がうまく排出されなくなった状態です。治療は、急性腎不全となった原因に対するものと、腎不全から回復するまでの腎不全期の管理の2つから成ります。一方慢性腎不全では、慢性の腎臓病が徐々に悪化し、腎機能は低下していきます。慢性腎不全が進行して末期腎不全の段階に至ると、腎機能が極度に低下し、そのままでは生命を維持できなくなるため、腎臓の働きを補う人工透析、あるいは根治療法である腎移植が必要になります。
腎不全が進行し自覚症状が出現すると、透析療法が必要となります。透析療法には血液透析(HD)と腹膜透析(PD)の2種類の方法があります。それぞれの治療法には特徴があるので、ご自身のライフスタイルに合わせて治療法の選択ができます。あるいは移植といったなんらかの腎代替療法が必要になります。
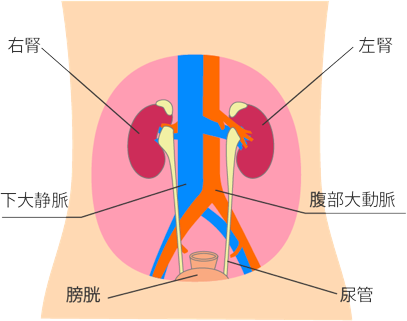
腎臓はおなかの後ろ側、後腹膜臓器として背骨を挟んで左右に一個ずつあります。その大きさは長さ12cm程度で、重さは150gほどです。腎臓は糸球体と尿細管と呼ばれる部分からできています。腎臓に入った血液は糸球体でろ過され、尿細管に流されます。尿細管はろ過された物質の中から必要なものを回収し、老廃物を尿として排泄します。
尿毒症とは、腎不全の進行により老廃物(尿毒症性物質)が体にたまることが原因でおこります。頭痛、顔色が悪い、だるさ、吐き気・嘔吐、食欲不振、呼吸困難、出血症状、むくみ等の症状です。
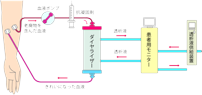 体外で人口腎臓(ダイアライザー)を使って血液中にたまった老廃物を取り除き、水や電解質のバランスを整え、きれいになった血液をふたたび体に戻すことをいいます。透析に要する時間は、1回4~5時間、週3回が基本になります。
体外で人口腎臓(ダイアライザー)を使って血液中にたまった老廃物を取り除き、水や電解質のバランスを整え、きれいになった血液をふたたび体に戻すことをいいます。透析に要する時間は、1回4~5時間、週3回が基本になります。
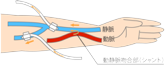 血液透析をおこなうには、比較的たくさんの血液(1分当たり250~300ml)をダイアライザーに送らなければなりません。このため、血流量の多い太い血管が必要となります。そこで、“内シャント”と呼ばれるものを作ります。
血液透析をおこなうには、比較的たくさんの血液(1分当たり250~300ml)をダイアライザーに送らなければなりません。このため、血流量の多い太い血管が必要となります。そこで、“内シャント”と呼ばれるものを作ります。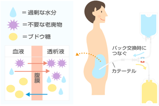 腹膜透析(Peritoneal Dialysis:略称PD)は、在宅で行う透析療法で、普段の通院は月に1~2回程度です。自分の体の中の「腹膜」を利用して血液をきれいにします。
腹膜透析(Peritoneal Dialysis:略称PD)は、在宅で行う透析療法で、普段の通院は月に1~2回程度です。自分の体の中の「腹膜」を利用して血液をきれいにします。内服治療薬、合併症の問題、予後、普段の生活、など様々な問題があります。透析治療前、透析をうけて、お悩みを抱えている方、是非当院でアドバイスしますので受診なさってみてください。